Гноится ухо в месте прокола. Как ухаживать за кожей после пирсинга
- Гноится ухо в месте прокола. Как ухаживать за кожей после пирсинга
- Сукровица из дырки в ухе. Определение болезни. Причины заболевания
- К какому врачу идти если воспалилось ухо после прокола. Вскрытие паратонзиллярного абсцесса
- Из мочки уха течет жидкость. Причины
- Загноилось ухо от сережки, что делать. Причины воспаления
- Как выдавить гной из мочки уха. Лечение
- Абсцесс после прокола уха. Классификация и стадии развития мастоидита
- Гной в месте прокола мочки уха у ребенка. Почему болят уши от сережек?
Гноится ухо в месте прокола. Как ухаживать за кожей после пирсинга
Пирсинг — популярный способ украсить свое тело на ряду с татуировкой1.
Но одновременно с популярностью выросло количество инфекционных осложнений после этих процедур1. Введение инородных тел, долго заживающие раны и плохое соблюдение правил асептики и антисептики приводят к бактериальным осложнениям1.
Для того, что пирсинг действительно стал украшением, а не проблемой, необходимо учитывать некоторые нюансы. Во-первых, процедура должна проводиться в медицинском учреждении или в сертифицированном пирсинг-салоне, а не в плохо подготовленных салонах, курортах или на улице1. Во-вторых, важно, чтобы специлист соблюдал все меры предосторожности во время процедуры: использовал перчатки, стерильные инструменты, антисептические средства для кожи1
*Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных
Обработка пирсинга
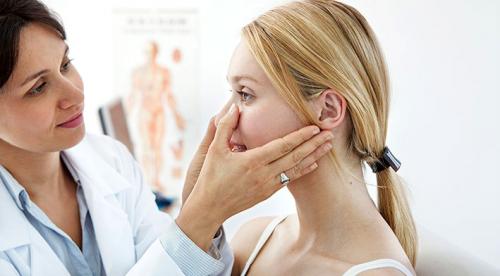
В первые дни после прокола уходу за пирсингом следует уделить особенное внимание, так как от этого зависит, приживется украшение или нет2. Для начала стоит различать, какие реакции вашего тела на прокол следует считать нормальными, а какие должны вызвать тревогу2. Естественной реакцией на процедуру считаются: покраснение, уплотнение и отечность кожи в месте прокола, небольшие кровотечения, выделение беловатой жидкости — лимфы2.
Все эти симптомы актуальны в течение недели, в зависимости от места прокола, если они беспокоят вас дольше, следует обратиться к специалисту2.
Обработка пирсинга заключается в очищении украшения и места прокола от корочек, которые образуются из застывшей лимфы2. Для этого используют ватные палочки, смоченные в антисептике2. Во время обработки пирсинга осторожно перемещайте украшение вперед-назад, чтобы продезинфицировать всю поверхность2.
Для лечения возможных бактериальных инфекций кожи специалист может порекомендовать топический антибиотик, например мазь Банеоцин®3. Препарат содержит в своем составе два бактерицидных антибиотика: немиоцин и бацитрацин3.
Сукровица из дырки в ухе. Определение болезни. Причины заболевания
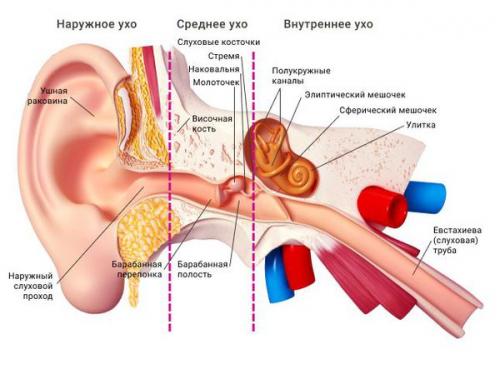
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
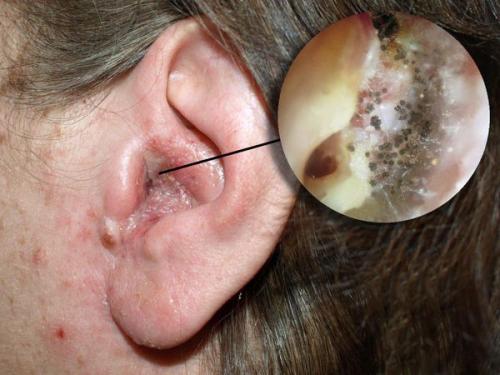
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения.
В группу заболеваний, относящихся к отомикозам, включают:
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит . Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 %. Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт.
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев.
Среди мужчин и женщин грибковые поражения уха встречаются примерно одинаково часто. Предрасположенности к заболеванию у какой-либо расы не выявлено. Наружным грибковым отитом болеют люди всех возрастов, но чаще болезнь встречается в 5- 10 лет, в 18-44 года и в пенсионном возрасте.
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы , которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом.
Предрасполагающими факторами , которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы.
Эндогенные факторы:
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы .
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов.
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов. .
К какому врачу идти если воспалилось ухо после прокола. Вскрытие паратонзиллярного абсцесса
Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер. Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки. Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах. Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки), во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
Можно ли справиться с абсцессом самостоятельно?
В принципе, если гнойник меньше 1 см в диаметре и не доставляет особого беспокойства, с ним можно попробовать справиться самостоятельно. Помогают согревающие компрессы по 30 минут 4 раза в день.
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой. Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, случше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
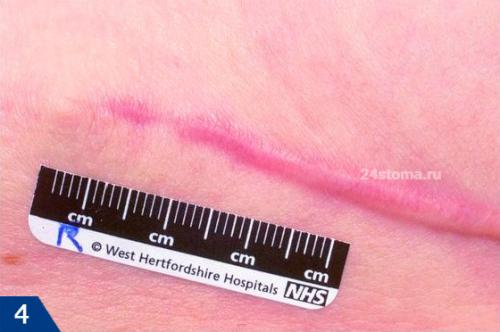
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Можно ли вылечить абсцесс без вскрытия?
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны. Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия. Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Как вскрывают абсцесс?
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила. Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу. Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
Как быстро произойдет заживление?
Дальнейший сценарий развития событий после вскрытия гнойника обычно выглядит так:
- Как правило, сразу после того, как гной выпущен, стихает боль и улучшается общее состояние.
- Через 2 дня жидкие выделения из раны практически полностью прекращаются.
- В течение 7–10 дней придется периодически показываться врачу и делать перевязки.
- Через 10–14 дней рана полностью заживает. Иногда и быстрее — это зависит от размера абсцесса.
Источник: https://pohudeymax.ru/stati/chto-delat-esli-bolit-uho-posle-prokola-perforaciya-pereponki
Из мочки уха течет жидкость. Причины
Наименее опасной причиной можно считать аномально жидкую серу, – как в просторечье называют секрет церуминозных желез наружного слухового прохода. В силу индивидуальных особенностей и/или под действием некоторых раздражающих факторов серные железы могут вырабатывать защитную «смазку» в избыточных количествах и с атипичными реологическими свойствами. Такая ситуация, однако, также нуждается в обязательной консультации оториноларинголога.
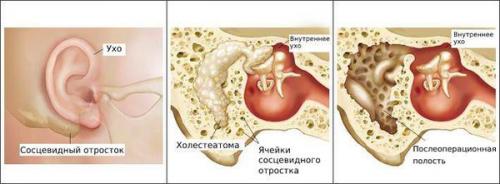
Сравнительно редко встречается холестеатома – сложное по составу инкапсулированное образование из отмерших клеток, соединительной ткани и холестерина; это псевдоопухоль, которая в случае присоединившейся инфекции может приводить к оторее (отделяемое при холестеатоме имеет, как правило, специфический гнилостный запах).
Однако в подавляющем большинстве случаев при обследовании по поводу отореи в качестве причин выявляются воспалительные процессы в различных отделах органов слуха, носящие инфекционный (бактериальный, грибковый, вирусный, комбинированный), аллергический или смешанный инфекционно-аллергический характер:
- наружный отит;
- острый средний отит;
- хронический гнойный средний отит;
- экссудативный средний отит (скопление требующих выхода объемов негнойной жидкости);
- мастоидит (воспаление сосцевидного отростка височной кости);
- фурункулез наружного слухового прохода (бактериальная, обычно стафилококковая инфекция волосяных луковиц и/или сальных желез в слуховом проходе, которая нередко оказывается одним из первых симптомов сахарного диабета).
Непосредственной причиной отореи при гнойных и экссудативных «внутренних» отитах оказывается перфорация барабанной перепонки, что и открывает выход скопившимся массам.
Сравнительно реже встречаются:
- травматическая отоликворея (истечение спинномозговой жидкости из слухового прохода, обычно при переломе основания черепа);
- оторея, обусловленная прогрессирующим опухолевым процессом.
Загноилось ухо от сережки, что делать. Причины воспаления
Если воспаление мочки уха появилось сразу после прокола, то причины могут быть следующими:
- Аллергическая реакция. Перед тем как сделать пирсинг, нужно проверить организм на переносимость материала, из которого изготовлено украшение. Чаще всего, если ухо начинает гноиться, виной тому является неправильно подобранный металл сережек. К покупке аксессуара стоит подойти с особой внимательностью.
- Неправильно определенное место прокола. Если процедуру проводит неопытный специалист (к тому же в домашних условиях), то можно травмировать сосуд или важную точку. В результате ухо будет воспаляться, гноиться и болеть. Такой прокол практически никогда не заживает, какие бы сережки не одевались.
- Неграмотный уход за ухом после процедуры. После того, как мочкам ушей нанесена травма иглой, они требуют особого внимания. Ежедневное обрабатывание лечебными средствами — это залог быстрого заживления. Открытая рана восприимчива к бактериям, а потому ее необходимо промывать. Сережку требуется постоянно двигать, чтобы она не срослась с кожей мочки уха.
- Случайно задетая сережка, нарушение процесса заживления. По неаккуратности или невнимательности недавно проколотое ухо можно зацепить рукой, одеждой, сережка может запутаться в волосах. Резкие рывки будут травмировать свежую ранку еще больше, болезненные ощущения и гноение уха обеспечены.
- Неправильно выбранный тип застежки. Необходимо использовать тот вид, который не будет пережимать мочку. Лучше всего перед тем, как делать пирсинг, посоветоваться со специалистом в данном вопросе.
Как выдавить гной из мочки уха. Лечение
Теперь, когда мы разобрались в отличии липомы от атеромы, перейдем к следующему вопросу: а нужно ли вообще удалять липому или удалять атерому? Начнем с того, что консервативное лечение липомы, равно как и лечение атеромы абсолютно бесперспективно. Более того, агрессивное воздействие на эти образования различными «народными» средствами может вызвать нагноение атеромы, а также малигнизацию (озлокачествление) липомы.
Тактические подходы к лечению липомы следующие: если липома небольшая (2-3 см), не растет и не причиняет каких-либо неудобств (не трется об одежду, не является косметическим дефектом и т.п.), то ее можно не удалять. В случае же роста (а особенно быстрого), лучше пойти на операцию. Если липома растет, то удалять ее рано или поздно все равно придется, но лучше сделать это пока она маленькая, чтобы избежать больших разрезов и травматичности вмешательства. Любая удаленная липома должна быть направлена на гистологическое (под микроскопом) исследование.
Что касается атеромы – ее рекомендуют удалять в любом случае, т.к. практика показывает, что они рано или поздно нагнаиваются, а при операции на фоне воспаления не всегда удается полностью убрать капсулу атеромы, что чревато рецидивом (повторным появлением образования). К тому же при нагноении рану практически никогда не ушивают, она заживает вторичным натяжением, что нередко ведет к формированию грубого рубца. Если после удаления атеромы выясняется, что образование не имеет капсулы и не содержит атероматозных масс, его нужно направить на гистологическое исследование для исключения дерматосаркомы, которая иногда бывает внешне похожа на атерому.
Абсцесс после прокола уха. Классификация и стадии развития мастоидита
Стадии развития мастоидита:
- Экссудативная . Наблюдается в первые 7 – 10 дней заболевания, когда развивается воспаление слизистой оболочки ячеек в сосцевидном отростке. Из-за отёка ячейки сосцевидного отростка перестают сообщаться с сосцевидной пещерой (антрумом) и барабанной полостью. В итоге ячейки заполняются серозным, серозно-гнойным и гнойным содержимым.
- Пролиферативно-альтеративная (истинный мастоидит). Начинается чаще всего на 10-й день мастоидита. Костные перемычки между ячейками разрушаются, ячейки сливаются, и образуется эмпиема сосцевидного отростка.
Атипичные мастоидиты. Гной прорывается через верхушку сосцевидного отростка в мягкие ткани в разных направлениях. В связи с особенностями прорыва гноя выделяют атипичные мастоидиты . Помимо характерных для мастоидита симптомов, при атипичных вариантах появляются и специфические признаки:
- Мастоидит Бецольда — гной прорывается и распространяется на боковой поверхности шеи, формирует абсцесс (ограниченное скопление гноя). Характерна боль в области шеи, которая отдаёт в область плеча. Пациент начинает наклонять голову в сторону больного уха и вперёд, чтобы облегчить боль. Инфильтрат сам по себе достаточно плотный и болезненный.
- Мастоидит Орлеанского — гной проходит и распространяется по наружной поверхности мышцы шеи. Абсцесс формируется на шее, на стороне больного уха. Проявляется болью, ограничением при поворотах головы.
- Мастоидит Муре — гной распространяется под двубрюшной мышцей в сторону позвоночника, средостения с развитием здесь абсцессов.
- Петрозит — наиболее тяжёлая форма мастоидита, которая развивается при выраженной пневматизации верхушки пирамиды височной кости. Больного беспокоят глазная боль, значительное снижение слуха и паралич лицевого нерва (синдром Градениго).
- Зигоматицит — воспаление скулового отростка. Инфильтрат формируется в области скуловой дуги, спереди от уха. Проявляется болью в этой области.
- Мастоидит Чителли — гной распространяется кзади от сосцевидного отростка в сторону задней черепной ямки и сигмовидного синуса. Сопровождается тромбозом сигмовидного синуса, что проявляется ознобом и резкими перепадами температуры (утром — норма, вечером — 39–40 ˚C).
Гной в месте прокола мочки уха у ребенка. Почему болят уши от сережек?
Существует несколько базовых причин, из-за которых болят уши от сережек:
- Проблемный прокол. Прокалывать уши нужно только в профессиональных салонах, где работают специалисты и установлены жесткие правила стерилизации инструментов. Но даже при профессиональном подходе возможен не совсем правильный выбор точки прокола – человеческая анатомия порой преподносит невероятные сюрпризы.
- Неправильный уход. Чаще всего болит ухо от сережки по причине неправильного ухода. Человек нерегулярно обрабатывает ранки, использует для этого неподходящие средства, трогает уши грязными руками. Здесь же можно упомянуть излишнюю поспешность замены первичных сережек-гвоздиков на другие украшения.
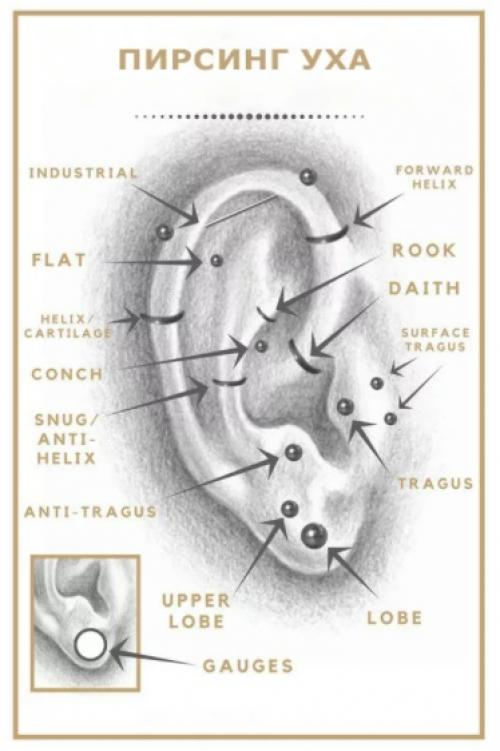
- Травматизация. В первые дни ранки особенно болезненны и уязвимы. Травмировать место прокола можно даже при расчесывании волос или переодевании. В дальнейшем основным фактором риска является ношение очень массивных и объемных украшений (например, цыганских колец либо длинных подвесок), особенно при активных занятиях спортом и физическом труде.
- Заболевания. Некоторые заболевания являются абсолютными противопоказаниями к прокалыванию ушей. Среди наиболее распространенных – сахарный диабет, различные заболевания крови, склонность к опухолям и образованию грубых рубцов.
- Аллергические реакции. Не поверите, но изредка встречаются случаи аллергии даже на медицинскую сталь, которую используют при проколе ушей пистолетом! Что уж говорить о других металлах, даже благородных? Если болит ухо от золотой сережки, скорей всего, в сплаве имеются лигатуры, провоцирующие аллергические реакции.
- Неправильный подбор серег. Слишком массивные серьги – это всегда некоторый риск (отверстия растягиваются и чаще травмируются), поэтому повседневно носить их не рекомендуется – только по особым случаям. Проблемы могут возникнуть и при неверном выборе замка: например, английская застежка требует подбора по параметрам ушка.